Articolo a cura del dott. Fabio Ferro, Specialista in Andrologia e Urologia Pediatrica, Consulente Esperto per malformazioni genitali presso la U.O. di Chirurgia Andrologica Dipartimento di Nefrologia e Urologia dell’Ospedale Bambino Gesù di Roma.
Il 15% delle coppie non è fertile e nel 40-50% il responsabile è l’uomo. La maggior parte dei difetti della spermatogenesi è genetica mentre il ruolo della patologia testicolare e, in particolare, quello del varicocele non è ancora del tutto chiarito. Nella definizione approvata dalla Consensus Conference Italiana sul Varicocele (1998) il quadro è descritto come “una patologia caratterizzata dalla comparsa di varici del plesso pampiniforme”. È una definizione puramente descrittiva ma che implica il concetto di stato morboso.
Recenti studi sulla biochimica del seme hanno dimostrato che un’oligo-asteno-terato-zoospermia di vario grado, causa o concausa di infertilità, è presente nel 20% circa degli uomini con il varicocele. L’infertilità dipende anche da altri fattori, come il grado della lesione, l’età del soggetto, lo stile di vita e da fattori non identificabili. Dalla metà del secolo scorso il rapporto tra varicocele e infertilità, e tra la sua correzione e il recupero della fertilità, ha prodotto un enorme numero di lavori clinici e sperimentali che continua a crescere insieme alla confusione che se ne ricava. Ne consegue la presenza di linee guida divergenti.
L’American Urological Association e l’American Society for Reproductive Medicine raccomandano la correzione del varicocele in presenza di anomalie seminologiche. Il National Collaborating Center for Women’s Health la ritiene inutile mentre l’European Association of Urology considera il problema ancora controverso.
Per semplificare l’approccio clinico possiamo considerare l’esistenza di “due varicoceli”, quello dell’adulto fertile, ipofertile o infertile, di solito rilevato nello studio dell’infertilità di coppia, e quello dell’età evolutiva, che può essere definito pediatrico in senso stretto, quando diagnosticato prima della pubertà, e adolescenziale quando la sua prevalenza diventa sovrapponibile a quella della popolazione generale (15-20%). Il riscontro di un varicocele aumenta fino al 40% nell’infertilità primaria e raggiunge valori ancora maggiori, fino all’80%, nell’infertilità secondaria. A questi dati, dimostrazione “matematica” della responsabilità del varicocele nell’infertilità, si contrappongono gli studi che non hanno rilevato differenza nella ”pregnancy rate” tra soggetti corretti e non corretti, e l’inspiegabile miglioramento del seme nei ripetuti controlli dei non corretti (fenomeno definito “regression toward the mean”).
Inoltre, nessuna correlazione è stata dimostrata tra la “pregnancy rate” e i parametri seminologici, quelli ormonali, il grado del varicocele e l’età dell’uomo. Il solo fattore predittivo della possibilità di gravidanza sembra essere l’età della donna. Pertanto, alcuni autori non consigliano la correzione del varicocele se ritenuto l’unica condizione in grado di giustificare l’infertilità. A queste considerazioni se ne oppongono altre che vedono nel varicocele non solo una causa certa di progressivo danno seminologico e ormonale ma che dimostrano, con studi di tipo caso-controllo, come la correzione possa migliorare la qualità del seme soprattutto se praticata nell’adolescente. Questi dati sono in accordo con gli studi istologici praticati in soggetti peri-puberali che dimostrano la presenza di lesioni sovrapponibili a quelle rilevate nell’adulto e che progrediscono, irreversibili, con l’avanzare dell’età.
In una serie di Oster il varicocele non è stato diagnosticato nella fascia di età tra 6 e 9 anni. Nella casistica personale il più giovane paziente aveva l’età di 4 anni e 6 mesi con spiccata familiarità sulla linea materna (12 casi in tre generazioni). Nella tabella 1 è riportata la prevalenza del varicocele su un totale di 28.560 osservazioni con percentuali che variano per la diversa età media dei soggetti. Il varicocele non è un quadro anatomico e clinico peculiare dell’adulto.
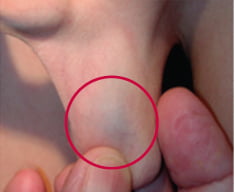
È in realtà un problema congenito (fig. 1) con un ruolo non trascurabile della genetica, e che diventa anatomicamente evidente nell’adolescente. L’incidenza aumenta fino ad oltre il 50% se il varicocele è presente in un parente di primo grado. Gli autori che non hanno rilevato, se non eccezionalmente, la presenza del varicocele sotto i 10 anni non hanno riconosciuto i primi segni premonitori, evidenti anche nella prima infanzia: maggiore lunghezza dello scroto a un’età nella quale il sacco è solitamente “contratto” le gonadi sono fisiologicamente retrattili. Ancora più tipica è l’immagine “bluastra” visibile alla radice dello scroto che si accentua con la manovra di Valsalva o con l’aumento passivo della pressione addominale (fig. 2).
Nella chirurgia del canale inguinale (ernia, idrocele, testicolo non disceso) si può osservare la dilatazione delle vene del plesso spermatico in circa il 10% degli interventi (fig. 3).
Nella laparoscopia diagnostica per gonade destra non palpabile e la sinistra in sede è stata registrata la dilatazione delle vene spermatiche nello scavo pelvico in analoga percentuale. Con queste osservazioni si sollecita il controllo adolescenziale. Fin qui gli aspetti certi dell’epidemiologia del varicocele. Più complesso è l’inquadramento anatomico e la definizione degli aspetti patogenetici e delle conseguenze funzionali del varicocele sulla gonade da cui poter ricavare implicazioni cliniche, presupposto per la sua correzione. I testicoli ricevono il sangue da tre arterie e il deflusso ematico è assicurato da altrettante vie venose ma solo la vena spermatica interna dovrebbe essere considerata la maggiore, se non unica, responsabile nel determinismo del varicocele.
Il risultato delle tecniche chirurgiche o radiologiche utilizzate è la prova che è questo il vaso il cui reflusso deve essere interrotto per ottenere una percentuale di risoluzione vicina alla totalità dei casi. Gli aspetti anatomici che giustificano l’assoluta prevalenza del varicocele nel lato sinistro (80-90%) sono la maggiore lunghezza della vena spermatica interna di questo lato rispetto all’opposta e il meccanismo di “nutcracker” del compasso aorto-mesenterico che determina un gradiente pressorio sfavorevole nel segmento laterale della vena renale dove confluisce la vena spermatica. Il problema delle valvole venose, presenti per alcuni, assenti o presenti ma incompetenti per altri non ha alcun valore eziopatogenetico.
Nella tabella 2 è illustrata la classificazione anatomica di Dubin e Amelar, la più utilizzata internazionalmente, determinante nell’età pediatrica per la decisione terapeutica insieme alla valutazione del volume gonadico, dato che è questo il parametro che meglio definisce il rapporto tra varicocele e disfunzione germinale. Considerata la possibile crescita asimmetrica peri-puberale della gonade sono opportuni ripetuti controlli prima di stabilire un rapporto causa-effetto tra varicocele e ipotrofia testicolare. Nel varicocele di grado maggiore è stato dimostrato con la termografia che l’aumento della temperatura scrotale può avere effetti negativi anche sul testicolo opposto, possibile spiegazione del perché un problema monolaterale possa determinare un danno globale. La risoluzione del varicocele normalizzerebbe la termica scrotale. È ancora discusso il momento iniziale delle modifiche istologiche e funzionali legate al varicocele ed è quindi ancora sfuggente la sua storia naturale. In definitiva vi sono ancora incertezze non solo sulla necessità ma anche sul momento opportuno per il trattamento.
L’impatto del varicocele sulla funzione gonadica è stato valutato utilizzando diversi parametri. Oltre al volume del testicolo sono stati considerati gli esami ormonali e il test da stimolo con il Gn-Rh. Nonostante alcuni ricercatori riferiscano la validità di questa indagine in età pediatrica, l’esperienza condotta dall’autore in 120 pazienti con 57 biopsie non ha dimostrato correlazione tra i livelli ormonali basali e stimolati, l’età dei soggetti, il livello puberale secondo Tanner, il grado del varicocele, il volume gonadico e l’istologia. Fideleff è giunto alla stessa conclusione non avendo riscontrato alcuna relazione tra il grado clinico del varicocele e il risultato del test ormonale mentre Carrillo ha anche sottolineato l’assenza di correlazione tra i livelli di inibina B e lo stadio puberale, la presenza di varicocele monolaterale o bilaterale e l‘ipotrofia gonadica (5,6).
Più di recente è stata valutata l’alterazione del plasma seminale. Lo stress ossidativo è una riconosciuta causa di diversi modelli d’infertilità, anche se l’esatto meccanismo molecolare alla base del fenomeno non è stato definito. I pazienti con varicocele mostrano diverse anomalie biochimiche, tra le quali un’alterata distribuzione del coenzima Q tra plasma seminale e cellule germinali. La correzione del varicocele sembra in grado di ridurre queste alterazioni. La maggior parte degli autori sostiene che il recupero volumetrico del testicolo dopo correzione del varicocele sia la dimostrazione dell’efficacia del trattamento. Che la risoluzione del varicocele possa arrestare la progressione delle lesioni è probabile, che la correzione precoce possa essere la giusta profilassi per una lesione altrimenti progressiva e irreversibile sembra accertato, ma è lecito avere dubbi sul reale significato del recupero volumetrico di una gonade ipotrofica. Il rispetto dei vasi linfatici, utilizzando l’approccio microscopico o la correzione radiologica, ha visto ridursi drasticamente il fenomeno del “catch-up growth” e l’idrocele post-operatorio, conseguenza soprattutto della stasi linfatica.
L’aumento di volume della gonade che seguiva frequentemente la legatura “en block” dei vasi spermatici (tecnica di Palomo) la portava a superare quello del testicolo opposto, con parallelo aumento della consistenza, aspetti non compatibili con un reale recupero anatomico. Nella serie di Kocvara, confrontando 104 pazienti sottoposti a correzione laparoscopica con o senza rispetto dei linfatici l’incidenza di idrocele è stata rispettivamente dell’1.9% e del 17.9% e l’ipertrofia testicolare del 2.9% e del 20.1%. Anche rispettando i vasi linfatici, la legatura delle vene spermatiche interne non può non determinare un variabile grado di stasi per la riduzione del deflusso venoso che può dare l’impressione di un recupero anatomico della gonade, quale che sia stato l’approccio chirurgico o sclero-embolizzante utilizzato. Limitatamente all’età pediatrica e adolescenziale riteniamo che la bilateralità del varicocele, con il lato destro abitualmente di grado modesto (subclinico o di I grado e rilevabile solo con indagini strumentali) non sia un’indicazione alla correzione di entrambi i lati. Un modesto reflusso, o un aumento di calibro delle vene del plesso pampiniforme sono presenti durante il ponzamento nella maggior parte degli uomini fertili.
L’interesse per un varicocele di I° grado deve essere limitato solo al controllo nel tempo, poiché è stata documentata una progressione verso gradi maggiori in circa un terzo dei casi. Dal momento che solo il 20% degli uomini affetti da varicocele presenterà alterazioni seminologiche, quantitative e funzionali, sembra opportuno aderire alle linee guida che consigliano la correzione del varicocele pediatrico e adolescenziale, in chiave di profilassi, qualora siano stati raggiunti determinati parametri anatomici. Sia per gli aspetti clinici che per le evidenti responsabilità medico-legali non è pertanto possibile ignorare queste indicazioni, o avviare oggi uno studio prospettico randomizzato le cui conseguenze sul gruppo di controllo non sono prevedibili.
Di fatto, una futura ipofertiità o infertilità potrebbe comunque essere ascritta al varicocele anche se dipendente da altre possibili cause, genetiche, ambientali e inadeguato stile di vita (assunzione di sostanze stupefacenti, epididimiti per rapporti non protetti, ecc.). Dato che le linee guida dell’età “pediatrica” sono concordanti sembra opportuno aderirvi.
Al primo posto nelle indicazioni dell’American Urological Association (https://www.auanet.org/), vi è l’ipotrofia testicolare. Seguono, in ordine d’importanza decrescente, l’associazione con altre anomalie gonadiche (testicolo non disceso, monorchidia), le alterazioni seminologiche quando valutabili, la discussa bilateralità, la lesione di grado maggiore, la ridotta consistenza della gonade, il dolore, l’anomala risposta al test al GnRh, l’ansia del paziente e della famiglia e il dismorfismo scrotale (Johnson). In genere l’adolescente non è particolarmente interessato al problema della fertilità e, se affetto da personalità “particolarmente diligente” potrebbe andare incontro a uno stato ansioso, con frequenti controlli, che si rifletteranno negativamente sull’equilibrio psicosessuale.
L’esperienza dimostra quanto sia di difficile controllo la preoccupazione dei genitori per la fertilità del figlio. È questa, probabilmente, la maggiore causa dell’over-treatment del varicocele pediatrico. Anche nelle linee guida dell’European Association of Urology (https://uroweb.org/), pur sottolineando i compilatori le attuali controversie sulla necessità o meno di trattare il varicocele dell’uomo infertile, le indicazioni per la correzione nell’età evolutiva si basano sulla dimostrazione della lesione testicolare progressiva a partire dall’adolescenza. Quelle dell’European Society of Paediatric Urology (http://www.espu.org/), riflettono le stesse considerazioni, sottolineando che il varicocele di grado elevato può determinare anche un problema psicologico per l’evidente dismorfismo dell’area genitale.
Anche per la correzione del varicocele sembra opportuno considerare le due categorie, adulta e pediatrica, per via delle dimensioni delle strutture anatomiche coinvolte. Più ridotte sono le dimensioni del testicolo, minori saranno in proporzione quelle dei vasi venosi, dei linfatici e dell’arteria spermatica. L’adulto ipofertile o infertile, sempre che non si decida di ricorrere alla fecondazione artificiale, è spesso avviato alla scleroembolizzazione.
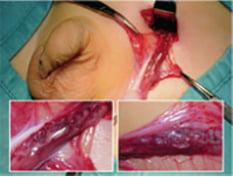
In età pediatrica questo approccio, strettamente operatore dipendente, può essere ostacolato dal ridotto calibro vascolare che rende difficoltosa la progressione del catetere fino alla vena spermatica interna con il rischio di una sua lesione. Eventuali anomalie anatomiche possono ostacolare la procedura aumentando il tempo di esposizione alle radiazioni e il conseguente maggiore rischio neoplastico. La legatura microchirurgica, considerata il “gold standard” nella correzione del varicocele dell’adulto, se praticata a livello inguinale alto ha dimostrato di essere l’approccio più efficace con tasso di recidiva sotto il 2% (3). La sclero-embolizzazione ha il 10% di insuccessi, sommando l’impossibilità di cateterizzare la vena spermatica interna alle recidive.
Con la legatura microchirurgica è virtualmente scomparso l’idrocele post-operatorio e non vi è stata atrofia testicolare in oltre 1000 casi. L’approccio descritto lascia intatto il canale inguinale con più rapido recupero post-operatorio delle consuete attività. È un intervento della durata di 20-30 minuti, è praticabile in anestesia generale con blocco loco-regionale senza intubazione, non può avere complicazioni viscerali e vascolari possibili nella legatura laparoscopica, la ferita chirurgica è ridotta e il dolore postoperatorio insignificante. La correzione laparoscopica richiede l’anestesia generale con intubazione, è seguita da una quota significativa di idrocele postoperatorio, ha costi maggiori, ma soprattutto non è esente da complicazioni, anche gravi, non compatibili con un intervento profilattico.
La maggior parte dei lavori sul varicocele che non abbiano come obiettivo i soli risultati dei diversi approcci terapeutici abusano dei termini “dilemma”, “enigma”, “mito o realtà”. Il “non trattamento” del varicocele dell’adulto è privo di rischio se non consideriamo quello dell’aumento dell’età della donna, unico fattore negativo sulla “pregnancy rate”, mentre la correzione non ha dimostrato con certezza la sua validità e può essere seguita da complicazioni. La fecondazione assistita è ritenuta da molti la soluzione definitiva dell’infertilità maschile a prescindere dalla causa.
Conclusioni
Separare il varicocele “pediatrico” da quello dell’adulto semplifica gli aspetti decisionali, se non altro alla luce delle linee guida alle quali si ritiene opportuno aderire. Se si accetta come definizione di varicocele l’abnorme dilatazione del plesso pampiniforme è discutibile che debba esservi compresa nelle indicazioni al trattamento anche una lesione subclinica, rilevabile solo con esami strumentali, e la cui relazione con l’infertilità non è stata provata. Anche se la correzione del varicocele pediatrico ha un valore di profilassi, senza elementi di previsione sulle sue possibili conseguenze, data l’enorme variabilità seminologica genetica si concorda per la correzione di una lesione di grado elevato, soprattutto quando nei rami familiari è presente il varicocele “infertile”, nei rari casi sintomatici, nell’associazione con diverse patologie gonadiche e qualora la lesione abbia raggiunto un evidente dismorfismo.
La sola complicazione accettabile nella correzione del varicocele è la recidiva, purché nei limiti dei migliori risultati della letteratura. Non lo sono l’idrocele, virtualmente eliminato con il rispetto dei vasi linfatici, l’atrofia testicolare, le complicazioni chirurgiche in generale, quelle anestesiologiche o relative agli approcci radiologici.
Per informazioni o prenotazioni CUP Bios 06/809641